Najnowsze uaktualnienia
- Zakażenia SARS-CoV-2 w Polsce, dane Ministerstwa Zdrowia -> zob. tutaj
- Monitorowanie wariantów wirusa przez ECDC-> zob. tutaj
- Warianty wirusa
- Omicron (BQ 1; 1.1; .4/5) - grudzień 2022:
Leczenie->pakslowid, molnupirawir lub remdesywir;
- Omicron (BA.4/5) - lipiec 2022:
Leczenie->bebtelowimab, pakslowid, molnupirawir lub remdesywir;
- Omicron (BA.2.1) - marzec 2022:
Leczenie->bebtelowimab, pakslowid, molnupirawir lub remdesywir;
- Omicron (BA.1) - grudzień 2021:
Leczenie->sotrowimab, pakslowid, molnupirawir lub remdesywir;
- Delta - sierpień 2021:
Leczenie jak poniżej.
Leczenie
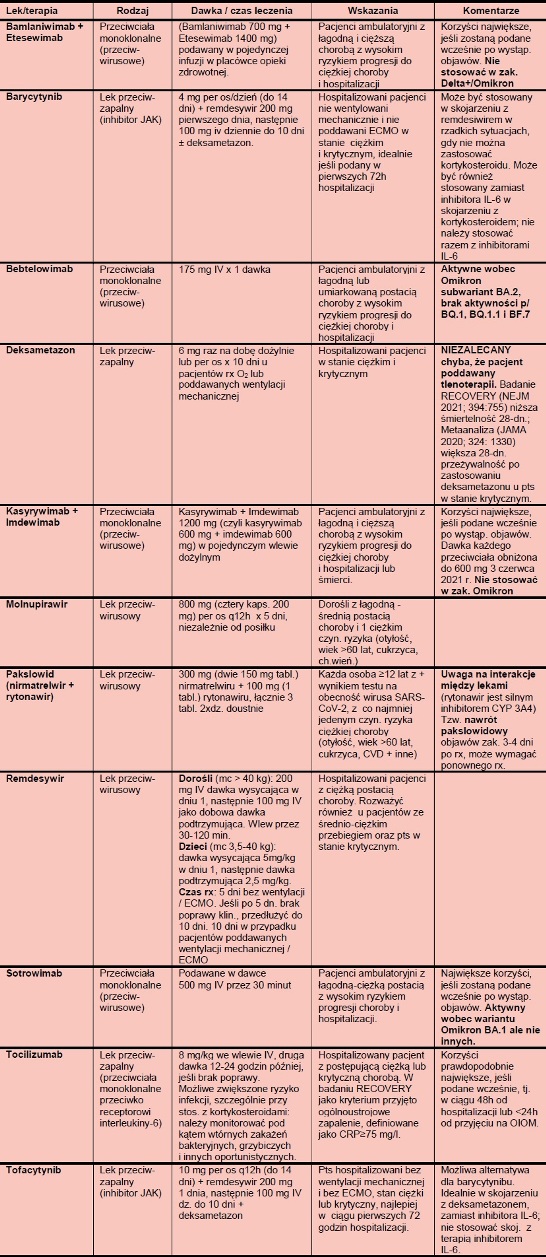
TABELA 1. SCHEMATY PODSTAWOWE LECZENIA COVID-19 W USA

* Szczegóły nt. stosowania tocilizumabu - zob. Tabela 2 poniżej
TABELA 2. LEKI I DAWKOWANIE STOSOWANE U CHORYCH Z COVID-19 W USA
- U pacjentów ambulatoryjnych: terapia wspomagająca acetaminofenem, ibuprofenem (lub naproksenem), gwajafenezyną, ondansetronem, imodem, albuterolem wziewnym, steroidem wziewnym, blokerem H2 i/lub lekami nasennymi (np. melatoniną).
- MIS-C u dzieci -> kliknij tutaj:
- brak definitywnych danych,
- IVIG 2 g/kg,
- metyloprednizolon,
- oporne na leczenie: anakinra lub infliksymab.
- Zob. zalecenia leczenia wg IDSA: kliknij tutaj
- Zob. zalecenia leczenia wg NIH: kliknij tutaj
Wstępna ocena kliniczna:
- 1. Osoba objawowa z dodatnim wynikiem testu w kierunku SARS-CoV-2 (PCR lub wykrywającego antygen).
- 2. Wstępna ocena kliniczna skupia się na:
a. Czynnikach ryzyka: wiek >65 lat, osłabienie odporności, otyłość (BMI>35), cukrzyca, przewlekła choroba nerek;
b. Potencjalne, ograniczające leczenie niewydolności narządów (nerek, wątroby);
c. Data wystąpienia objawów, a nie data pierwszego dodatniego testu (w celu określenia czasu trwania choroby);
d. Ciężkość choroby;
e. Dzieci lub młodzież, patrz także MIS-C/MIS-A.
Ogólne zasady terapii:
- a. Wczesna diagnoza COVID-19.
- b. Ważna uwaga: data wystąpienia pierwszych objawów wpływa na decyzję o leczeniu (nie data pierwszego dodatniego wyniku testu).
- c. Dwa stadia choroby:
1. Dzień 1-10: aktywna replikacja wirusa.
Na tym wczesnym etapie najprawdopodobniej skuteczne będą terapie przeciwwirusowe, np. remdesywir, przeciwciała monoklonalne i osocze ozdrowieńców.
Niezalecane: kortykosteroidy i inne immunomodulatory (np. inhibitory IL-6). Mało prawdopodobne, aby były korzystne, mogą być szkodliwe, mogą wydłużyć okres replikacji wirusa.
2. Dzień 8-14 lub dłużej: dysfunkcja immunologiczna (np. upośledzenie oddychania, inna ciężka choroba).
Terapie przeciwwirusowe są mniej skuteczne i być może nieskuteczne na tym etapie choroby. Kortykosteroidy i inne modulatory odporności mogą być korzystne dla osób z ciężkimi chorobami.
- Informacje na temat stosowania antykoagulantów oraz terapii eksperymentalnych i/lub terapii,
które nie są obecnie zalecane: ->kliknij tutaj.
Intensywna Opieka Medyczna:
- Pacjenci w stanie krytycznym, hospitalizowani na OIT, z wentylacją mechaniczną. Sugerowane interwencje wg NIH -> kliknij tutaj.
- Płyny: zrównoważona podaż krystaloidów.
- Wazopresory: norepinefryna > wazopresyna/epinefryna; wstrząs kardiogenny - dobutamina; nie dopamina.
- Steroidy:
-Wstrząs oporny: rozważ małą dawkę hydrokortyzonu,
-Deksametazon: patrz schematy podstawowe powyżej.
- Lek przeciwzapalny: acetaminofen i / lub ibuprofen
- Wytyczne dotyczące leczenia przeciwzakrzepowego, -> kliknij tutaj.
- Terapia przeciw wirusowi SARS CoV-2: Remdesywir.
- Współzakażenie, zob. -> Lancet oraz
-> Cleveland Clinic Journal of Medicine
- Empiryczna terapia przeciwdrobnoustrojowa:
-Do rozważenia, choć dane sugerują, że koinfekcja bakteryjna występuje tylko u mniejszości pacjentów. Niska częstość współistniejących zakażeń bakteryjnych w badaniu kohortowym 1705 hospitalizowanych pacjentów w 38 szpitalach
(Clin Infect Dis 21 sierpnia 2020, online).
-W przypadku rozpoczęcia, należy przeprowadzić ponowną ocenę po 2-3 dniach i odpowiednio dostosować lub przerwać stosowanie środków przeciwdrobnoustrojowych w oparciu o stan kliniczny i badanie mikrobiologiczne.
Profilaktyka przedekspozycyjna u osób z grup ryzyka:
-
- Evusheld (tiksagewimab + cylgawimab) podawany w dwóch oddzielnych kolejnych wstrzyknięciach domięśniowych, może być stosowany wyłącznie jako profilaktyka przedekspozycyjna u dorosłych i dzieci (w wieku 12 lat i starszych
o masie ciała co najmniej 40 kg), które nie są obecnie zakażone SARS-CoV-2 i które nie miały ostatnio kontaktu z osobą zakażoną SARS-CoV-2 i które mają umiarkowanie lub poważnie osłabiony układ odpornościowy ze względu
na stan chorobowy lub z powodu przyjmowania leków lub terapii immunosupresyjnych i mogą nie wytworzyć odpowiedniej odpowiedzi immunologicznej na szczepienie COVID-19 lub;
- doświadczyły ciężkich reakcji niepożądanych na szczepionkę COVID-19 i/lub składnik(i) tych szczepionek, dlatego szczepienie dostępną szczepionką COVID-19 nie jest zalecane.
- Evusheld jest zatwierdzony przez EUA do profilaktyki przedekspozycyjnej, ale NIE jest zatwierdzony do profilaktyki poekspozycyjnej ani do leczenia aktywnego, obecnego zakażenia SARS-CoV-2.
- W kluczowym badaniu klinicznym, pacjenci przyjmujący Evusheld mieli o 77% mniejsze ryzyko rozwoju COVID-19 w porównaniu z tymi, którzy otrzymali placebo.
- Szacunkowa trwałość ochrony po Evusheld: do 6 miesięcy.
Profilaktyka poekspozycyjna dla osób wcześniej niezakażonych, będących w bliskim kontakcie z osobą zakażoną:
-
- REGEN-COV podać jednorazowo podskórnie 1200 mg REGEN-COV (600 mg kasirywimabu + 600 mg imdewimabu), LUB
- Bamlaniwimab (700 mg) i etesewimab (1400 mg), podawane razem dożylnie, mogą być stosowane wyłącznie jako profilaktyka po ekspozycji dla dorosłych i dzieci (w wieku 12 lat i starszych o masie ciała co najmniej 40 kg), którzy:
mają wysokie ryzyko progresji do ciężkiego COVID-19, w tym hospitalizacji lub zgonu, oraz nie są w pełni zaszczepione lub u których nie oczekuje się uzyskania odpowiedniej odpowiedzi immunologicznej na pełne szczepienie SARS-CoV-2
(na przykład osoby z zaburzeniami odporności, w tym przyjmujące leki immunosupresyjne), oraz te, które zostały narażone na kontakt z osobą zakażoną SARS-CoV-2 zgodnie z kryteriami bliskiego kontaktu określonymi przez Centers for Disease Control
and Prevention (CDC), lub Ci którzy są narażeni na wysokie ryzyko zakażenia przez konakt z osobą zakażoną SARS-CoV-2 z powodu występowania zakażenia SARS-CoV-2 u innych osób w tym samym otoczeniu instytucjonalnym
(np. domy opieki lub więzienia). Zmniejszenie względnego ryzyka zakażenia COVID-19: 81,4% (NEJM 4 sierpnia 2021 r.)
- Aktualna kolejność preferencji szczepionek w USA:
Należy stosować wyłącznie szczepionki mRNA (Pfizer, Moderna). Szczepionka Janssen/J&J została przesunięta do drugiej linii w rzadkich sytuacjach ze względu na szeroką dostępność szczepionek mRNA i całkowity brak zagrażających
życiu skutków ubocznych. W środowiskach o ograniczonych zasobach, szczepionka Janssen/J&J (ułatwione przechowywanie) będzie nadal ratować życie, gdy inne szczepionki nie będą dostępne. Trzy dawki szczepionki mRNA lub
heterologicznego adenowirusa, a następnie seria mRNA to jedyne obecnie skuteczne strategie przeciwko wariantowi Omikron; wcześniejsze zakażenie COVID prawdopodobnie może zastąpić 1 z 3 dawek szczepionki.
Szczepionka mRNA częściowo zmniejsza zdolność do zarażania kogoś innego Omikronem, ale nie w takim stopniu, w jakim blokowanie transmisji wystąpiło w erze wariantów sprzed Delta.
Trzecia dawka szczepionki u osób z obniżoną odpornością nie jest dawką przypominającą, ale raczej dodatkową dawką pierwotną w celu wywołania początkowej odporności u osób, które nie są w stanie jej osiągnąć.
Obecnie zaleca się dawkę 4 jako dawkę przypominającą w populacji z obniżoną odpornością.
Ważne informacje archiwalne
- Porównanie dostępnych szczepionek:
-> kliknij tutaj.
- W ramach inicjatywy "Nauka przeciw pandemii", wspieranej m.in. przez Naczelną Izbę Lekarską, ukazała się biała księga przygotowana przez
ekspertów wielu dziedzin medycyny pt.
"Charakterystyka choroby COVID-19, objawy oraz skutki zdrowotne. Rekomendacje i doświadczenia polskich klinicystów."
Aby otworzyć PDF z publikacją kliknij na tytuł. Aby otworzyć stronę przewodnią NIL - kliknij tutaj.
- Ważne uwagi nt. wariantu Omikron:
- Omikron jest co najmniej dwukrotnie bardziej zaraźliwy niż wariant Delta;
- Wczesne dowody sugerują, że przbieg kliniczny jest mniej ciężki niż w przypadku wariantu Delta, zwłaszcza u
osób „w pełni wyszczepionych” (co oznacza tych, którzy otrzymali 2 zastrzyki szczepionki mRNA i otrzymali trzecią dawkę
tzw. przypominającą);
- Nowy lek Bebtelowimab aktywny wobec wariantu Omikron, subwariantu BA.2 - zob. tabelę ze schematami leczenia poniżej.
- Skuteczność szczepionek przeciwko wariantom Omikron:
- zakażenia i hospitalizacje w erze Omikron są coraz trudniejsze do obliczenia ze względu na zmienność typów szczepionek, liczby dawek i rozstawu dawek w populacji ogólnej oraz ze względu
na zdecentralizowane mechanizmy gromadzenia danych w krajach o strukturach federalnych (w tym USA);
- dostępne dane obserwacyjne i laboratoryjne (miana) nadal potwierdzają potrzebę potrójnego szczepienia u osób bez wcześniejszej infekcji;
- w kilku rzetalnych badaniach szacuje się 4- do 6-krotne zmniejszenie miana przeciwciał neutralizujących i około 20% spadek skuteczności szczepionki przeciwko chorobie objawowej wywołanej wariantem Omikron do <75%
u osób trzykrotnie zaszczepionych szczepionką Pfizer, chociaż ochrona przed hospitalizacją pozostaje >90%;
- czas skuteczności szczepionki u osób zaszczepionych 3 dawkami pozostaje niejasny, ale odpowiedź limfocytów T, która chroni przed ciężką chorobą, wydaje się trwać co najmniej 6 miesięcy;
- szacuje się, że biorcy 2 dawek szczepionki mRNA mają zerowe lub minimalne miana przeciwciał neutralizujących przeciwko wariantowi Omikron;
- nie udowodniono, czy dawki przypominające szczepionek nie zawierających mRNA zapobiegają przenoszeniu wariantu Omikron.
- Dalsze informacje nt. wariantu Omikron zob.
- CDC w USA,
- WHO Update,
- WHO Variants.
- Skuteczność szczepionek przeciwko wariantowi Delta: wstępne badania z wielu krajów konsekwentnie pokazują,
że wyszczepienie szczepionkami zawierającymi mRNA lub adenowirusy nadal zapewnia ponad 85% ogólnej ochrony przed
hospitalizacją i śmiercią w warunkach przewagi wariantu Delta. Dane obserwacyjne z Izraela są wartością odstającą
od ogółu i są przedmiotem badań w USA. Szacunki skuteczności szczepionek mRNA przeciwko objawowemu zakażeniu wariantem
Delta są bardzo zróżnicowane (42%-88%), ale wykazują wyraźną tendencję spadkową w ochronie przed łagodną infekcją,
zwłaszcza po 6 miesiącach. Komunikat prasowy władz w RPA wskazuje jednak, że skuteczność szczepionki (VE) dla szczepionki
Janssen/J&J wynosi 71% w stosunku do hospitalizacji z powodu wariantu Delta, doniesienie amerykańskie (CDC MMWR)
wskazuje VE na poziomie 60% przeciwko hospitalizacji w erze Delta. Dane z wielu krajów są trudne
do porównania ze względu na różne protokoły dotyczące kwalifikowalności do testów na COVID-19 po szczepieniu
i wprowadzenie różnych szczepionek, w różnej kolejności, w trakcie ewolucji pandemii w tych krajach.
Wariant delta powoduje szczytowe miano wirusa 1000 razy wyższe niż wariant alfa i jest równy u osób zaszczepionych i nieszczepionych,
ale wirus jest usuwany szybciej u osób zaszczepionych.
- Najważniejsze wiadomości dotyczące szczepień trzema szczepionkami obecnie zatwierdzonymi w USA (Pfizer, Moderna, Janssen/J&J) są następujące:
- Skutecznie eliminują ryzyko śmierci z powodu COVID-19; rzadkie zgony występują u osób >80 r.ż.
- Prawie całkowicie eliminują ryzyko hospitalizacji. Jednak najnowsze badanie z USA wykazuje skuteczność szczepienia wobec hospitalizacji w erze Delta na poziomach: Moderna 95%, Pfizer 80%, J&J 60%;
- Częściowo zmniejszają zdolność do zarażania kogoś innego, ale nie w takim stopniu, w jakim blokowanie transmisji miało miejsce w erze przed wariantem Delta.;
- Pełny schemat szczepienia jest skuteczny przeciwko wszystkim wariantom wymienionym przez CDC w USA,
w tym wariantowi Delta (patrz tabela porównująca szczepionki, link jak powyżej),
ale wysokie wskaźniki ochrony przed deltą wymagają wyszczepienia 2-dawkami.
- Szacuje się, że indukowane przez szczepienia poziomy przeciwciał neutralizujących pozostają na tyle duże,
że nawet znaczne spadki z upływem czasu ochronią przed hospitalizacją i śmiercią. Dane w tym zakresie są mniej
solidne w przypadku szczepionek nie-mRNA.
- Trzecia dawka szczepionki u osób z obniżoną odpornością nie jest dawką przypominającą, ale raczej dodatkową dawką
w celu wywołania początkowej odporności u tych, którzy nie są w stanie jej osiągnąć. CDC nie zaleca obecnie
dodatkowych dawek ani dawek przypominających dla żadnej innej populacji. Do tej pory w USA nie zaobserwowano spadku
skuteczności szczepionek przeciwko hospitalizacji lub zgonom w populacji, nawet jeśli występują łagodne infekcje.
- Średnio na każde 20 punktów procentowych zaszczepionych w danej populacji dodatnia frakcja testowa
dla populacji nieszczepionej (w obecnym przypadku dzieci poniżej 16 roku życia) zmniejszyła się około dwukrotnie.
Zob. artykuł w Nature
- Uaktualniono tabele ze schematami leczenia, lekami i dawkowaniem: -> zob. sekcja Leczenie, poniżej.
- Infekcje u osób wyszczepionych:
- Hospitalizacja i zgony w erze wariantu Delta są niezwykle rzadkie u osób w pełni zaszczepionych,
co potwierdzają wiarygodne dane populacyjne w każdym kraju z odpowiednim nadzorem.
- W kilku różnych populacjach międzynarodowych, infekcje delta występują u mniej niż 0,5% zaszczepionych
osób (do 1% w przypadku POZ) i mniej niż 10% hospitalizowanych pacjentów (>65% z obniżoną odpornością) w pełni
wyszczepionych.
- Prawie wszystkie zgony w przypadku osób zaszczepionych dotyczyły osób w wieku >75 lat.
- Większość osób zakażonych wykazuje łagodne objawy.
- Pojawia się coraz więcej wiarygodnych doniesień o łagodnie objawowych (podobnych do przeziębienia) lub bezobjawowych
zakażeniach wariantem Delta u osób wyszczepionych szczepionkami mRNA. Prawie wszystkie opublikowane dane
dotyczące zakażeń pochodzą z okresu sprzed wariantu Delta i nie są dostępne prawidłowe szacunki w erze dominacji Delta.
Ostatni konsensus jest taki, że wariant Delta powoduje szczytowe miano wirusa 1000 razy wyższe niż wariant Alfa i jest
równy u osób zaszczepionych i nieszczepionych, ale wirus jest usuwany szybciej u osób zaszczepionych.
- Obecna częstość występowania infekcji w USA jest trudna do ustalenia; amerykańskie CDC zbiera dane tylko na temat
zakażeń, które są na tyle poważne, by skutkować hospitalizacją i śmiercią. Bezobjawowe i łagodne przypadki są trudne
do uchwycenia, ponieważ wiele z osób zakażonych nie jest badanych.
- Wariant Delta został oszacowany przez CDC jako R0 od 5 do 7, co sprawia, że zdarzenia super-rozprzestrzeniania się
są znacznie bardziej prawdopodobne niż wcześniej, a zwłaszcza w bardzo zatłoczonych miejscach, nawet podczas imprez ze
znacznym udziałem osób zaszczepionych.
- Kazuistyczne dane z niektórych grup zaszczepionych pracowników służby zdrowia wskazują na bezobjawowe lub łagodne
objawy zakażenia u 1% wyszczepionych (z pojedynczym doniesieniem o zachorowalności) z możliwością dalszej transmisji
wielopokoleniowej.
- Komunikat FDA i CDC dot. 6 pacjentek w wieku 18-48 lat u których wystąpiła zakrzepica 6-13 dni po podaniu szczepionki J&J (Janssen)
-> kliknij tutaj. Szczepionka Janssen/J&J to jednodawkowa szczepionka adenowirusowa, która może być przechowywana w lodówce. W USA do 12 kwietnia podano 6,8 milionów dawek.
- Czy wariant wirusa może być groźniejszy? -> zob. artykuł w Nature.
- Wariant SARS-CoV-2 B.1.1.7 został po raz pierwszy zidentyfikowany w Wielkiej Brytanii jesienią 2020 r. Cechuje się zwiększoną transmisją i stał się dominującą odmianą wirusa krążącą w Anglii; zidentyfikowany został w ponad 30 krajach, w tym w USA.
Wyższy wskaźnik przenoszenia może prowadzić do większej liczby przypadków
(stąd nacisk na szczepienia i dalsze środki łagodzące), jednak na podstawie aktualnych dowodów, brak różnicy dot. przebiegu/wyników klinicznych. Zobacz MMWR 15 stycznia 2021:
-> kliknij tutaj.
- Inny wariant z mutacją w domenie wiążącej receptor, E484K, po raz pierwszy opisany w Afryce Południowej i Brazylii, jest 10-krotnie mniej wrażliwy na przeciwciała poliklonalne i może mieć
zmniejszoną podatność na terapie przeciwciałami monoklonalnymi.
- W Polsce pierwsze szczepienia p/COVID-19 ruszyły z końcem 2020 roku. Pierwszą grupą do wyszczepienia, tzw. "0", byli pracownicy ochrony zdrowia. Cała redakcja polskiego wydania Przewodnika Sanforda została zaszczepiona.
- Najnowsze doniesienia nt. odporności - przeciwciała obecne przez 5-7 miesięcy: szczegóły zob. DOI: 10.1016/j.immuni.2020.10.004
- Wszystko nt. Remdesywiru (w języku angielskim) -> kliknij tutaj.
- Przebieg kliniczny łagodnej / umiarkowanej choroby opisany na łamach MMWR: zob. DOI: 10.15585/mmwr.mm6930e1
- Rzetelna praca przeglądowa w czasopiśmie JAMA -> zob. link w Informacjach podstawowych, poniżej.
- Brak skuteczności hydroksychlorochiny z azytromycyną lub bez niej w łagodnym do umiarkowanego COVID-19 u pacjentów hospitalizowanych (zob. sekcję Comments w linku do oryginalnych aktualizacji amerykańskich, j.w.).
- Brak skuteczności inhibitorów receptora IL-6 w ciężkiej chorobie COVID-19 w dwóch badaniach z randomizacją (zob. sekcję Comments w linku do oryginalnych aktualizacji amerykańskich, j.w.).
- Wyniki badania klinicznego nad deksametazonem -> zob.
sekcję "Comments" w języku angielskim
- Śmiertelność w USA -> zob. sekcję Objawy kliniczne, poniżej.
- Nowa praca nt. śmiertelności COVID-19: szczegóły zob. DOI: 10.1001/jama.2020.20717
- Czynniki ryzyka śmierci -> zob. sekcję Objawy kliniczne, poniżej.
Informacje podstawowe
- SARS-CoV-2 (2019-nCoV) to koronawirus oddechowy, który powoduje chorobę COVID-19.
- Pochodzenie wirusa: SARS-CoV-2 pojawił się pod koniec 2019 r. na targowiskach żywych zwierząt w Wuhan w Chinach.
Nietoperze są gatunkami rezerwuarowymi
zob. artykuł w Nature Microbiology
- Praca przeglądowa objemująca patofizjologię, przenoszenie, diagnostykę i leczenie COVID-19 ukazała się na łamach
JAMA online 10 Lipca 2020:
kliknij tutaj -> DOI: 10.1001/jama.2020.12839.
Streszczenie dla pacjentów tej pracy znajduje się -> tutaj.
Transmisja
- Do przenoszenia wirusa dochodzi w sposób łatwy:
- droga kropelkowa jest podstawowym sposobem transmisji np. podczas rozmowy, krzyczenia, śpiewania, kaszlu i kichania,
- transmisja jest także możliwa podczas procedur wytwarzających aerozole, takich jak pobieranie wymazów z nosogardzieli, intubacja, wentylacja inwazyjna i nieinwazyjna, nebulizatory, kaniulowanie nosowe o wysokim przepływie tlenu, bronchoskopia,
- nośnikami zakażenia mogą być też skażone przedmioty i powierzchnie,
- droga kontaktu bezpośredniego jest możliwa, ale jest to niewielki odsetek zachorowań,
- najwyższe wskaźniki transmisji odnotowano pomiędzy osobami w bliskim kontakcie i wewnątrz gospodarstw domowych Clin Infect Dis DOI: 10.1093/cid/ciaa450,
ale w większości przypadków ekspozycja, podczas której dochodzi do transmisji jest nieznana Science DOI: 10.1126/science.abb3221,
- do szczytowej transmisji dochodzi 5-8 godzin przed wystąpieniem objawów, patrz rysunek poniżej -
He i wsp., Nature Medicine 2020; 26:672-675 (Figure 1c excerpt used with permission to Antimicrobial Therapy, Inc.):
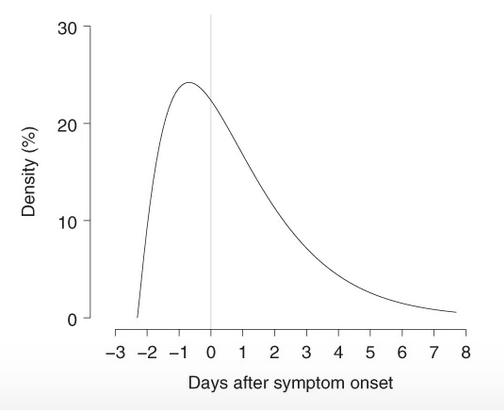
- Średni czas inkubacji szacuje się na ~ 5 dni od ekspozycji (zakres 4,1 - 7,0 dni), ale może być równie krótki jak 36 godzin.
Do przeniesienia wirusa może dojść z bezobjawowej osoby zakażonej (przed wystąpieniem objawów, zob. powyżej).
- Uwalnianie wirusa (zob. Nature 2020;581:465-469,
Lancet Infect Dis 2020;20:565-574 oraz DOI: 10.1101/2020.06.08.20125310:
Dogłębne badania pacjentów z COVID-19 z postacią łagodną do umiarkowanej (ponad 90% przypadków) wykazały, że wirusa nie można było wyizolować po więcej niż 8 dniach objawowej choroby.
Miano wirusa u osób bezobjawowych i objawowych w momencie rozpoznania jest podobne; niektóre dowody wskazują na mniejsze prawdopodobieństwo przeniesienia zakażenia przez osoby bezobjawowe.
Dane od pacjentów z ciężkim lub krytycznym COVID-19 pokazują, że czas uwalniania wirusa wahał się od 0 do 20 dni (mediana 8 dni) od wystąpienia objawów.
Prawdopodobieństwo wykrycia wirusa spadało poniżej 5% po 15 dniach. Implikacje tych ostatnich danych dotyczą szpitalnej kontroli zakażeń. Pacjenci w ciężkim lub krytycznym stanie zwykle wymagają 30 lub więcej dni hospitalizacji
i wydłużonej rekonwalescencji domowej; dane te nie mają wpływu na powrót do pracy lub do czynności społecznych u typowych pacjentów. U lekko chorych pacjentów wydalanie wirusowego RNA oznaczanego metodą RT-PCR ze śliny
i wydzieliny z nosa i gardła osiąga najwyższą wartość w dniu wystąpienia objawów, utrzymuje się na wysokim poziomie przez około 6 dni, znacznie spada w drugim tygodniu choroby i zwykle ustaje po dniu 14.
Maksymalny czas trwania dodatniego wyniku testu PCR z materiału z nosogardzieli wynosi 43 dni od wystąpienia objawów i 28 dni od ich ustąpienia; 19% pacjentów ma pozytywny wynik PCR 2 tygodnie po ustąpieniu objawów.
U pacjenta z długotrwałą chorobą odnotowano jeden wyjątkowy przypadek uwalniania wirusowego RNA przez 95 dni od wystąpienia objawów.
- Opis wybuchu epidemii na statku Diamond Princess -> zob. DOI: 10.1101/2020.07.13.20153049 oraz
DOI: 10.3201/eid2611.201165.
Zapobieganie
- Działania zapobiegawcze:
- Przegląd systematyczny i metaanaliza dystansowania społecznego, respiratorów N95, masek chirurgicznych, ochrony oczu i odpowiedniej opieki zdrowotnej wskazuje, że każda
z metod zapewnia poziom ochrony przed COVID-19
(Lancet DOI: 10.1016/S0140-6736(20)31142-9).
- Częste mycie rąk (płyn na bazie alkoholu i/lub mydło i woda).
- Odkażanie wspólnych powierzchni publicznych - zob. przestrogi dotyczące niewłaściwego stosowania środków dezynfekujących i czyszczących w MMWR z 5 czerwca 2020
(MMWR DOI: 10.15585/mmwr.mm6923e2external icon).
- Dystans społeczny (1 m - niewielka ochrona, preferowane przynajmniej 1,8 metra).
- UNIKANIE SKUPISK LUDZKICH. Ogranicz czas spędzany w miejscach tłocznych do minimum, szczególnie gdy ludzie nie mają na sobie masek.
- NOSZENIE MASEK OCHRONNYCH NA TWARZY W OBECNOŚCI INNYCH. Maska chroni osobę stosującą i przede wszystkim innych, zapobiegając rozprzestrzenianiu się kropelek z nosa/ust/układu oddechowego.
- Wnętrza obiektów (restauracje, bary, kościoły) ... nadal pozostają punktami ogniskowymi transmisji virusa.
- Higiena oddechowa, tj. zakrywanie nosa i ust podczas kichania lub kaszlu.
- Unikanie dotykania oczu, nosa, ust.
- Stosowanie się do krajowych lub lokalnych wytycznych dotyczących reaktywacji życia publicznego.
- Stosowanie środków ochrony indywidualnej (PPE) podczas opieki nad pacjentem z COVID-19:
- Pacjenci niepoddawani zabiegom wytwarzającym aerozole: preferowany respirator N95, dopuszczalna maska chirurgiczna; osłona twarzy, ubiór ochronny, rękawiczki.
- Pacjenci poddawani wymazom/zabiegom na jamie nosowo-gardłowej, inne procedury wytwarzające aerozole: respirator N95 lub PAPR, osłona twarzy, fartuch, rękawiczki.
- Powrót do pracy po przebyciu COVID-19:
- Łagodna / umiarkowana choroba: 10 dni od wystąpienia objawów + 24 godziny od ustąpienia gorączki (bez leków obniżających gorączkę) + złagodzenie objawów.
- Ciężka choroba: 20 dni od wystąpienia objawów + 24 godziny od ustąpienia gorączki (bez leków obniżających gorączkę) + złagodzenie objawów.
Objawy kliniczne
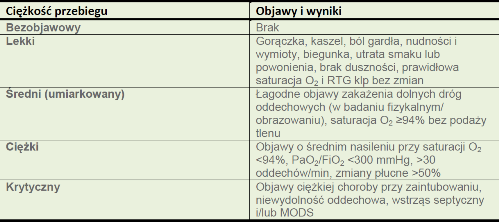
- Ciężkość przebiegu COVID-19:
- Średni czas inkubacji szacuje się na ~ 5 dni od ekspozycji (zakres 4,1 - 7,0 dni), ale może być równie krótki jak 36 godzin.
- 25-50% przypadków może przebiegać bezobjawowo lub skąpoobjawowo
(Euro Surveil DOI: 10.2807/1560-7917.ES.2020.25.10.2000180).
- Objawy podmiotowe i przedmiotowe (zob. objawy na stronie CDC):
- utrata smaku/powonienia mogą jako jedyne wskazywać na zakażenie - zob. PLOS Med DOI: 10.1371/journal.pmed.1003358,
- ból głowy,
- ból stawów / mięśni,
- zmęczenie,
- gorączka,
- kaszel,
- duszność,
- nudności/wymioty,
- biegunka,
- trudności w logicznym myśleniu,
- majaczenie,
- ból gardła.
- Objawy prodromalne od tygodnia do 10 dni, które mogą w dowolnym momencie przejść w trudności w oddychaniu, często w drugim tygodniu.
- Średnio 8 dni do wystąpienia duszności i średnio 9 dni do wystąpienia zapalenia płuc/zapalenia pęcherzyków płucnych.
- Kluczowe parametry przy prezentacji pacjenta: temp. >38st.C (30,7%), sat. O2 <90% (20,4%), tętno >100 uderzeń/min (43,1%).
- U około 15% pacjentów rozwinie się ciężka choroba, a 5% wymaga wentylacji mechanicznej. Wskaźniki śmiertelności w potwierdzonych przypadkach ~ 5-10%,
ogólna śmiertelność prawdopodobnie 0,5%
(JAMA DOI: 10.1001/jama.2020.6775).
- Inne manifestacje, często związane z ciężkim przebiegiem: zapalenie mięśnia sercowego, niewydolność serca, zawał mięśnia sercowego; udar mózgu; zdarzenia zakrzepowo-zatorowe; ostre uszkodzenie nerek; ARDS, niewydolność wielonarządowa.
- Podwyższony wskaźnik dotyczący wielkości czerwonych krwinek (RDW > 14,5%) przy przyjęciu wiąże się ze znacznym względnym ryzykiem zgonu.
- Powikłania u dzieci i nastolatków oraz wszystko nt. pediatrycznego wieloukładowego zespółu zapalnego MIS-C (w języku angielskim) -> kliknij tutaj,
informacje nt. MIS-C w języku polskim dostępne pod sekcją Choroby towarzyszące / czynniki ryzyka, poniżej.
- Śmiertelność
-> zob. JAMA online 10 lipca 2020 DOI: 10.1001/jama.2020.12839
- Tabela ukazująca śmiertelność z powodu COVID-19 w USA:
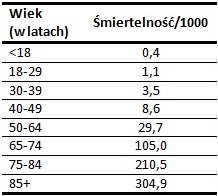
- Śmiertelnośc z powodu COVID-19 w Polsce wg danych Polskiego Towarzystwa Epidemiologów i Lekarzy Chorób Zakaźnych
-> kliknij tutaj.
- Nowa praca nt. śmiertelności COVID-19: szczegóły zob. DOI: 10.1001/jama.2020.20717
- Zakażenia koronawirusem SARS-CoV-2 w Polsce, dane z Ministerstwa Zdrowia -> zobacz tutaj
Choroby towarzyszące / czynniki ryzyka:
- Najczęstsze: nadciśnienie (56,6%), otyłość (41,7%), cukrzyca (33,8%),
- Czynniki ryzyka:
- ciężkiego przebiegu: wiek, cukrzyca, choroba sercowo-naczyniowa, przewlekła choroba płuc, otyłość, rak. Dowolny wiek, jeśli choroby współistniejące
(MMWR DOI: 10.15585/mmwr.mm6913e2),
- złego rokowania: wiek >65 lat, wysoki wynik SOFA i d-dimery >1 μg/ml (badanie retrospektywne, Lancet DOI: 10.1016/S0140-6736(20)30566-3).
- śmierci: mężczyzna, podeszły wiek, cukrzyca, ciężka astma, otyłość (BMI≥35), rasa czarna i Azjaci (analiza w oparciu o 17 milionów dorosłych)
-> Nature DOI: 10.1038/s41586-020-2521-4.
Pediatryczny wieloukładowy zespół zapalny (zob. CDC ang. Pediatric Multisystem Inflammatory Syndrome -> PMIS lub Multisystem Inflammatory Syndrome in Children -> MIS-C):
Wszystko nt. pediatrycznego wieloukładowego zespółu zapalnego MIS-C (w języku angielskim) -> kliknij tutaj,
- Definicja przypadku: wiek <21 lat, gorączka, laboratoryjne markery stanu zapalnego, ciężka postać z hospitalizacją, zajęcie wielu narządów: serce, nerki, drogi oddechowe, krew, ukł. pokarmowy, skóra, ukł. nerwowy + brak alternatywnej diagnozy + aktualny/niedawny pozytywny wynik testu SARS CoV-2 lub ekspozycja na COVID-19 w ciągu 4 tygodni od wystąpienia objawów.
- Najczęstsze objawy: gorączka, ból brzucha, wysypka, wstrząs.
- Inne objawy: zapalenie spojówek, ból głowy, adenopatia szyjna, obrzęk warg.
- Większość testów SARS-CoV-2 Ab dodatnia (60-80%), niektóre dodatnie wyniki PCR (15-30%).
- Nieprawidłowości laboratoryjne: limfopenia; podwyższone ferrytyna, d-dimery, CRP, ESR, IL-2, transaminazy.
- Wielu pacjentów prezentuje zajęcie serca z podwyższonym poziomem troponiny, BNP, upośledzoną czynnością. Rzadziej CAE (ektazja tętnicy wieńcowej).
Fenotyp kliniczny prawdopodobnie szerszy, w tym zespół wstrząsu z zajęciem serca, obraz podobny do choroby Kawasaki a także uporczywa gorączka ze stanem zapalnym.
Diagnostyka:
- Przegląd testów diagnostycznych COVID-19: JAMA DOI: 10.1001/jama.2020.8259.
- Zalecenia dotyczące badań w USA (zaktualizowano 23 sierpnia 2020 r.): zob https://www.cdc.gov/coronavirus/2019-ncov/hcp/testing-overview.html
- osoby bezobjawowe, u których niedawno stwierdzono lub podejrzewa się narażenie na SARS-CoV-2 w celu kontroli transmisji;
- osoby z objawami odpowiadającymi COVID-19;
- osoby bezobjawowe bez znanego lub podejrzewanego narażenia na SARS CoV-2, które mogą prowadzić do szybkiego rozprzestrzeniania się wirusa (np. w ośrodkach opieki długoterminowej,
zakładach poprawczych/karnych/aresztach, przytułkach dla bezdomnych, biorące udział w pracach zbiorowych lub zgrupowanych w miejscu zamieszkania);
- wybrane osoby badane w celu ustalenia stadium infekcji (np. oparta na testach strategia wczesnego powrotu do pracy dla pracowników służby zdrowia, pacjentów z obniżoną odpornością);
- osoby badane pod kątem SARS-CoV-2 do celów nadzoru zdrowia publicznego.
- RT-PCR i testy amplifikacji kwasów nukleinowych (NAAT)
- Diagnostyka czynnego zakażenia wyw. COVID-19 (zob. Zalecenia IDSA na stronie
https://www.idsociety.org/practice-guideline/covid-19-guideline-diagnostics;
- Doskonały przegląd aktualnych testów diagnostycznych w Ann Intern Med DOI: 10.7326/M20-1301.
- Próbki: preferowany wymaz z górnych dróg oddechowych z jamy nosowo-gardłowej/nosogardzieli (zob. zalecenia CDC, powyżej i JAMA DOI: 10.1001/jama.2020.3786 dla wydajności różnych typów próbek).
- Zestawy testowe: Amerykańska Agencja ds. Żywności i Leków (FDA) zatwierdziła szereg testów diagnostycznych w kierunku SARS CoV-2/COVID-19 jako do pilnego użycia (tzw. Emergency Use Application, EUA).
Dokładność i/lub niezawodność pozostają bardzo zmienne. Aktualne szczegóły można znaleźć pod adresem FDA: https://www.fda.gov/medical-devices/emergency-situations-medical-devices/emergency-use-authorizations.
- Testy wykrywające antygen (zob. Zalecenia CDC oraz FDA na stronie
CDC oraz FDA;
- Testy antygenowe wykrywają wirusowe fragmenty białek z próbek pobranych z jamy nosowej za pomocą wymazówek.
- Testy antygenowe, wykonywane na wymazach z nosa lub nosogardzieli są stosunkowo niedrogimi, szybkimi testami w punktach opieki, które mogą być przydatne w badaniach przesiewowych w populacjach wysokiego ryzyka,
w diagnostyce zakażenia u osób narażonych na znany przypadek COVID-19, oraz w diagnostyce zakażeń u pacjentów objawowych. Czułość jest mniejsza niż RT-PCR; swoistość jest wysoka. Szybkie testy antygenowe są najbardziej czułe u osób,
które są testowane we wczesnych stadiach infekcji, kiedy miano wirusa jest na ogół najwyższe.
- Badania serologiczne w kierunku przeciwciał
- Zalecenia IDSA nt. badań serologicznych w COVID-19, zob. publikację IDSA.
- Przegląd Cochrane testów serologicznych można znaleźć tutaj.
Komentarze:
|